
Вход в систему
Опрос

Болезнь Паркинсона, симптомы, диагностика, методы лечения ТКМ
Болезнь Паркинсона симптомы, диагностика, методы лечения
Болезнь Паркинсона Что это такое?
Болезнь Паркинсона — это заболевание, связанное с постепенной гибелью двигательных нервных клеток (нейронов), вырабатывающих медиатор дофамин. Из-за этого нарушается регуляция движений и мышечного тонуса, что проявляется характерным тремором (дрожью), общей скованностью и нарушением позы и движений. Впервые это заболевание описал английский врач Джеймс Паркинсон в 1817 году в своем «Эссе о дрожательном параличе».
Болезнью Паркинсона (паркинсонизмом) заболевает примерно каждый сотый человек, перешагнувший шестидесятилетний рубеж, причем у мужчин оно встречается чаще, чем у женщин. Что интересно, курильщики практически не подвержены этой болезни, а любители молока, наоборот, сильнее рискуют заболеть ей; механизмы этих явлений до конца не выяснены.
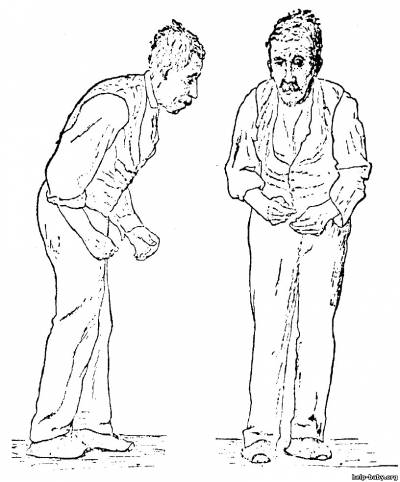
Эта болезнь вызывает дрожь в руках, общую скованность и, как следствие, проблемы с ходьбой и другими движениями, а также часто осложняется другими заболеваниями, которые рано или поздно приводят к смерти больного. Жертвами паркинсонизма стали такие известные личности, как боксер Мохаммед Али, политик Ясер Арафат и Папа Римский Иоанн Павел II. Впервые это заболевание описал английский врач Джеймс Паркинсон в 1817 году в своем «Эссе о дрожательном параличе». Еще тогда он определил некоторые отличительные внешние черты этого заболевания. Это, например, характерные движения пальцев — «счет монет» — внешне действительно напоминающие счет денег, и специфическая сутулая «поза просителя».
Отчего это бывает?
Сейчас известно, что болезнь Паркинсона возникает из-за нарушения выработки дофамина — одного из нейромедиаторов (веществ, служащих для передачи импульсов в головном мозге). Это ведет к нарушению функций клеток в отделах мозга, отвечающих за движения человека. Предрасположенность к этому заболеванию может передаваться по наследству. Столкнувшись с симптомами болезни Паркинсона, надо учитывать, что некоторые из них могут быть вызваны и другими причинами, например энцефалитом, избыточным приемом лекарственных препаратов, атеросклерозом сосудов головного мозга, отравлением нейротоксическими веществами.
Что происходит?
Появление первых симптомов заболевания обычно остается незамеченным. Часто родственники и друзья человека впервые обращают внимание на уменьшение выразительности лица, замедленность движений, особенно при одевании, еде и ходьбе. Впоследствии и сам человек отмечает уменьшение ловкости рук, особенно при выполнении тонких движений. Возникают нарушение письма, трудности при чистке зубов, бритье и т д. Мимика человека скудеет, он реже мигает, лицо становится маскообразным. Нарушается речь. Характерно, что человек, не способный самостоятельно ходить, зачастую легко взбегает по лестнице, может танцевать, кататься на лыжах. Медленное передвижение может внезапно смениться быстрым бегом, который больной не в силах преодолеть, пока не упадет или не встретит препятствие. Значительно затруднены повороты в постели, проблемой становится вставание с кресла или стула. Из-за нарушения подвижности мышц глотки глотательные движения становятся более редкими, что вызывает развитие слюнотечения. Последнее может быть столь интенсивным, что человек вынужден постоянно пользоваться платком или полотенцем. Обязательными симптомами при заболевании Паркинсона служат скованность движений (гипокинезия), дрожь, возникающая в состоянии покоя (тремор покоя), позднее возникают нарушения равновесия и проблемы с ходьбой.
Диагностика
При этом заболевании крайне важно как можно раньше начать лечение, поэтому при первом появлении симптомов необходимо обратиться к невропатологу. Для диагностики болезни Паркинсона человека направляют на электромиографию, которая позволяет определить причину тремора и исключить мышечные заболевания, а для диагностики нарушений деятельности мозга проводят электроэнцефалографию.
Клинические симптомы заболевания
Изначально симптомы заболевания могут быть малозаметными. Начало болезни Паркинсона проявляется исподволь, неврологические проявления асимметричны, обычно начинаются с дрожания (тремора) или неловкости в одной руке (около 20% случаев) или ноге, реже затруднением походки или общей скованностью. Тремор обычно проявляется в одной конечности. Может наблюдаться колебание степени его выраженности. Амплитуда дрожания увеличивается после стрессовых нагрузок и уменьшается после сна. Пациент может отмечать ограничение подвижности при движении в пораженной руке, задевание ногой об пол. Через какое то время осанка становится всё более сутулой и наблюдается укорочение длины шага.
Лечение
Основным препаратом, замедляющим развитие этого заболевания, в настоящее время является леводопа (леводофа), но его применение вызывает целый ряд побочных эффектов. Существунт еще несколько групп препаратов, более или менее эффективных при паркинсонизме; их используют вместе с леводопой (реже без нее) в составе комплексной терапии. Вселяет надежду то, что в последние годы активно проводятся исследования возможностей хирургического лечения болезни Паркинсона путем пересадки больному человеку клеток, вырабатывающих дофамин.
В Китае лечат болезнь Паркинсона Специалисты доктора ТКМ клиники Наньмунан в Санья принимают на лечение пациентов с болезнью паркинсона. фото врачи клиники Наньмунан. Запись по адресу Hainan.med@yandex.ru, Hainan.med@gmail.com, Адрес Клиники Наньмунан Nanmunan
中国三亚市凤凰路南方航空城12-102号 , тел +86 131 11907478
Phoenix Road, Sanya City, China Southern Airlines City 12-102
*************************************************************
История болезни Паркинсона
В 1817 г. эту болезнь впервые описал Джеймс Паркинсон в работе «Все о дрожательном параличе»: «Больное место находится в спинном мозге, в той части, которая проходит по каналу, сформированному верхними шейными позвонками, и переходит на продолговатый мозг».
В конце XIX века, когда знания о патофизиологии подкорковых структур еще не были полными, Говерс и другие невропатологи предполагали, что болезнь Паркинсона возникает вследствие поражения моторной коры головного мозга. По мнению французского невропатолога Эдуарда Бриссо, болезнь Паркинсона обусловлена нарушениями в субталамических участках или ножке мозга. Описывая синдром Паркинсона, который развился при туберкуломе черного вещества, он сделал вывод: « Наиболее вероятно, что его анатомическим субстратом является черная субстанция».
В 1919 г. К. Третьяков исследовал мозг 9 пациентов с болезнью Паркинсона. Он первым заявил о том, что черная субстанция повреждается как при болезни Паркинсона, так и после постэнцефалитическом паркинсонизме. Это гениальное открытие подтвердил вскоре английский ученый Гринфилд. Третьяков обратил внимание на снижение количества пигментированных клеток в черном веществе, чем и объяснил нарушение тонуса мышц при болезни Паркинсона. Он также обнаружил особые концентрические включения в цитоплазме этих клеток.
Ранее, в 1912 г., эти включения были охарактеризованы Фридрихом Леви. В настоящее время известно, что тельца Леви являются результатом разрушения внутриклеточных катехоламинов, включая допамин, однако до сих пор не известно, какую функцию они выполняют, защитную или цитотоксическую. Подтвердилось, что наличие телец Леви характерно для болезни Паркинсона, являясь ее патоморфологическим маркером, однако в 5-10% они встречаются в черном веществе у людей без симптомов заболевания, а также при другой нейродегенеративной патологии.
Классическое представление об участии базальных ганглиев в регуляции движений было сформировано благодаря трудам Вильсона, который вошел в истории неврологии своим описанием гепатолентикулярной дегенерации и первым предложил термин «экстрапирамидная система».
В 1940-60 гг. были получены новые данные о важности ретикулярной формации как центра, контролирующего двигательную активность. Стало известно, что при болезни Паркинсона происходит дегенерация тех нейронов, которые формируют дофаминергические пути от черного вещества к полосатому телу. Именно тогда и была впервые выявлена связь между недостатком отдельного медиатора и симптомами неврологических заболеваний. А для лечения паркинсонизма начали применять L-ДОФА, синтезированную в 1915 г. В настоящее время известно, что функциональная активность полосатого тела – основного интеграционного центра базальных ганглиев – определяется сложным взаимодействием разных нейротрансмиттерных систем.
Распространенность болезни Паркинсона
Болезнь Паркинсона (идиопатический паркинсонизм) принадлежит к конформационным недугам. Это одно из наиболее распространенных в мире нейродегенеративных заболеваний, которое преимущественно начинается в позднем возрасте и встречается у 1-2% лиц старше 65 лет. Семейный анамнез обнаружен лишь у 10-15% пациентов, большинство случаев болезни Паркинсона – спорадические. Факторы риска возникновения болезни Паркинсона неизвестны, а повышение заболеваемости в развитых странах объясняется повышением длительности жизни и старением населения.
Психология о болезни Паркинсона
Существует также предположение, что болезнь Паркинсона развивается у людей с определенными психологическими особенностями, а именно с максимальным угнетением внешних проявлений собственных эмоций, т.е. «замаскированных личностей». Основные черты такого психологического типа – консерватизм, обязательность, упрямство, стремление к лидерству с формированием некоторой враждебности в отношении к потенциальным конкурентам. По мнению ученых, такие личности подсознательно тормозят спонтанные двигательные акты и связанную с ними агрессивность. Следует отметить, что при дальнейшем развитии паркинсонизма особенности психологического состояния влияют на формирование разных психопатических синдромов: эмоциональных (апатия, депрессия); когнитивных (деменция), психотических (галлюцинации, иллюзии).
Симптомы болезни Паркинсона
Болезни Паркинсона свойственно прогрессирующее течение со следующими характерными симптомами: тремор спокойствия, мышечная ригидность, брадикинезия и постуральная неустойчивость. Основным начальным проявлением болезни Паркинсона является возникновение симптомов с одной стороны тела с постепенным распространением их на другую сторону, нарушения обоняния и хорошая реакция на лечение леводопой.
Пациенты с болезнью Паркинсона
Пациент с болезнью Паркинсона считается амбулаторным больным, за которым специалист-невролог ведет перманентное наблюдение. Госпитализацию проводят в случаях возникновения сопутствующей патологии, причиной которой может быть применение противопаркинсонических препаратов. Госпитализируют также пациентов, лечение которых требует ежедневного наблюдения, преимущественно пациентов на поздних стадиях болезни Паркинсона. Доказано негативнее влияние на пациентов с болезнью Паркинсона вазоактивных препаратов (блокаторов кальциевых каналов).
Препараты для лечения болезни Паркинсона
В настоящее время активно исследуется нейропротекторное действие леводопы. Доказано, что у пациентов, употреблявших этот препарат, болезнь Паркинсона прогрессирует более медленно и повышается продолжительность жизни.
************************************************************
Болезнь Паркинсона- хроническое прогрессирующее дегенеративное заболевание центральной нервной системы, проявляющееся нарушением произвольных движений.
Впервые в 1817 году болезнь описал английский доктор Джеймс Паркинсон в своем "Эссе о дрожательном параличе", в котором обобщил результаты наблюдений за шестью пациентами. С тех пор Болезнь Паркинсона была детально изучена, конкретизированы все её симптомы, однако портрет заболевания, составленный Дж. Паркинсоном, остается по-прежнему точным и емким.
В России, по разным данным, насчитывается от 117 000 до 338 000 больных Болезнью Паркинсона . После деменции, эпилепсии и церебрососудистых заболеванийБолезнь Паркинсонаявляется наиболее частой проблемой пожилых людей, о чем свидетельствует ее распространенность в России (1996 год):
- 1.8 на 1000 в общей популяции
- 1.0 на 100 в популяции тех, кому за 70
- 1.0 на 50 в популяции тех, кому за 80
Средний возраст началаБолезнь Паркинсона- 55 лет. В то же время у 10% больных заболевание дебютирует в молодом возрасте, до 40 лет. Заболеваемость паркинсонизмом не зависит от половой и расовой принадлежности, социального положения и места проживания.
На поздних стадиях заболевания качество жизни больных оказывается существенно сниженным. При грубых нарушениях глотания пациенты быстро теряют в весе. В случаях длительной обездвиженности смерть больных обусловлена присоединяющимися дыхательными расстройствами и пролежнями.
Причины Болезни Паркинсонаостаются до конца не изученными, в качестве причины заболевания рассматривается совокупность нескольких факторов:
1.Старение
Тот факт, что некоторые проявления Болезнь Паркинсона возникают и при нормальном старении, заставляет предполагать, что одним из причинных факторов паркинсонизма может быть возрастное снижение количества мозговых нейронов. В действительности
Компенсаторные возможности мозга настолько велики, что симптомы паркинсонизма появляются лишь при потере 80% нейронной массы.
2.Наследственность
Изучается возможность генетической предрасположенности к Болезни Паркинсона. Генетическая мутация, как предполагают, может быть вызвана воздействием некоторых токсинов в окружающей среде.
3.Токсины и другие вещества
В 1977 году было описано несколько случаев тяжелого паркинсонизма у молодых наркоманов, принимавших синтетический героин. Этот факт свидетельствует о том, что различные химические вещества могут "запускать" патологический процесс в нейронах головного мозга и вызывать проявления паркинсонизма.
4.Другие причины Болезни Паркинсона включают:
- вирусные инфекции, приводящие к постэнцефалитическому паркинсонизму;
- атеросклероз сосудов головного мозга;
- тяжелые и повторные черепно-мозговые травмы.
- Длительный прием некоторых препаратов, блокирующих высвобождение или передачу дофамина (например нейролептиков, резерпин содержащих средств), может также привести к появлению симптомов паркинсонизма, поэтому всегда следует уточнить, какую терапию получал больной до установления диагноза Болезнь Паркинсона.
Как правило, Болезнь Паркинсона имеет медленное течение, так что на ранних стадиях заболевание может не диагностироваться в течение ряда лет.
Основные признаки болезни Паркинсона:
1. Гипокинезия(понижение двигательной активности) - проявляется замедлением и уменьшением количества движений. Обычно пациенты описывают бради- гипокинезию как ощущение слабости и быстрой утомляемости, в то время как сторонние наблюдатели в первую очередь отмечают значительное обеднение мимики и жестикуляции при общении с больным. Особенно трудно для пациента начало движения, а также координированное выполнение двигательного акта. На более поздних стадиях заболевания пациенты отмечают затруднения при смене положения тела вo время сна, который вследствие возникающих болей может нарушаться. При пробуждении таким больным очень трудно встать с постели без чужой помощи.
Гипокинезия наиболее часто проявляется в туловище, конечностях, мышцах лица и глаз.
2.Ригидность- клинически проявляется повышением мышечного тонуса. При исследовании пассивных движений у пациента ощущается характерное сопротивление в мышцах конечностей, получившее название феномена "зубчатого колеса". Повышенный тонус скелетной мускулатуры обусловливает и характерную сутулую позу пациентов с болезнью Паркинсона (т. н. позу "просителя"). Ригидность может вызывать боль, и в некоторых случаях боль может стать тем первым симптомом, который заставляет пациентов обратиться за медицинской помощью. Именно из-за активных жалоб на боль таким пациентам первоначально может быть поставлен неверный диагноз ревматизма.
3.Тремор- не обязательно сопутствует паркинсонизму. Он возникает из-за ритмического сокращения мышц-антагонистов с частотой 5 колебаний в минуту и представляет собой тремор покоя. Дрожание более всего заметно в кистях рук напоминает "скатывание пилюль" или "счет монет" и становится менее выраженным или исчезает при выполнении направленного движения. В отличие от паркинсонического дрожания, эссенциальный или семейный тремор присутствует всегда, не уменьшаясь при движении.
4.Постуральная неустойчивость- изменения постуральных рефлексов в настоящее время рассматриваются как одни из основных клинических проявлений болезни Паркинсона наряду с тремором, ригидностью и гипокинезией. Постуральные рефлексы участвуют в регуляции стояния и ходьбы и являются непроизвольными, как и все другие рефлексы. При болезни Паркинсона эти рефлексы нарушены, они либо ослаблены, либо вовсе отсутствуют. Коррекция позы является недостаточной или вовсе неэффективна. Нарушение постуральных рефлексов объясняет частые падения больных паркинсонизмом.
Диагностика
Болезнь Паркинсонаполностью базируется на клинических наблюдениях, т.к. при этом заболевании не существует специфических диагностических тестов.
Начало заболевания в раннем возрасте (до 40 лет) нередко затрудняет диагностику, т.к. Болезнь Паркинсона - "привилегия" пожилых людей. На ранней стадии пациенты могут отмечать лишь некоторую тугоподвижность в конечностях, уменьшение гибкости суставов, боль или общие затруднения при ходьбе и активных движениях, поэтому неверная трактовка симптомов в дебюте заболевания не является редкостью.
Ниже приведен перечень основныхсимптомов Болезни Паркинсона:
1.Согбенная поза.
Отражает ригидность в мышцах-сгибателях туловища, что проявляется сутулостью при ходьбе.
2.Замедленная походка.
Пациент с Болезнь Паркинсона ходит мелкими шаркающими шажками, которые иногда вынуждают его для поддержания вертикальной позы ускорять шаг и иногда даже переходить на бег.
3.Ахейрокинез.
Уменьшение размахивания руками при ходьбе.
4."Застывание".
Замешательство в начале движения или перед преодолением препятствия (например, дверного проема). Может проявляться также в письме и речи.
5.Микрография.
Нарушение координации в запястье и кисти порождает мелкий нечеткий почерк.
6.Редкое мигание.
Возникает вследствие гипокинезии в мускулатуре век. Взгляд больного воспринимается как "немигающий".
7.Монотонная речь.
Утрата координации в мышцах, участвующих в артикуляции, приводит к тому, что речь больного становится однообразной, утрачивает акценты и интонации (диспросодия).
8.Нарушения глотания.
Для страдающих Болезнь Паркинсона нехарактерна гиперсаливация, но затруднения глотания мешают больным освобождать полость рта от нормально продуцируемой слюны.
9.Нарушения мочеиспускания.
Наблюдается снижение силы сокращения мочевого пузыря и частые позывы на мочеиспускание (т. н. "нейрогенный мочевой пузырь").
10.Вегетативные нарушения.
Включают частые запоры, вызванные вялой сократительной способностью кишечника, повышенную сальность кожи (жирную себорею), иногда ортостатическую гипотонию.
11.Депрессия.
Примерно у половины пациентов с болезнью Паркинсона (по разным данным от 30 до 90% случаев) отмечаются проявления депрессии. Единого мнения о периоде депрессии нет. Есть данные о том, что депрессия является собственно одним из симптомов болезни Паркинсона. Возможно депрессия, напротив, носит реактивный характер и развивается у человека, страдающего тяжелым моторным недугом. Однако депрессия может сохраняться, несмотря на удачную коррекцию моторного дефекта с помощью антипаркинсонических препаратов. В этом случае требуется назначение антидепрессантов.
Не занимайтесь самолечением. Возьмите за правило принимать только такое лечение, которое назначил Ваш врач или консультант. Всегда советуйтесь с врачом об изменениях в лечении.
Лечение болезни Паркинсона
Поддержание двигательных функций зависит от успешной лекарственной терапии (в комбинации с диетой и физическими упражнениями). В настоящее время выбор противопаркинсонических препаратов довольно широк. Принимая назначенное лекарственное лечение, Вы должны понимать, что хорошим результатом считается улучшение движений после приема лекарств и отсутствие побочного действия от лекарств.
Основными направлениями лечения болезни Паркинсона являются:
1. Лекарственная терапия.
2. Лечебная физкультура.
3. Нейрохирургическое лечение.
4. Лекарственная терапия направлена на восполнение дефицитадофамина, развивающегося приболезни Паркинсонав результате гибели клеток мозга (агонисты дофаминовых рецепторов, препараты леводопы - мадопар , ингибиторы транспорта дофамина); а также на затормаживание прогрессирования болезни, или гибели нейронов мозга - так называемая нейропротекторная терапия (агонисты дофаминовых рецепторов - мирапекс, препараты амантадина - мидантан , антиоксиданты - витамин Е , селегилин и др.). Выбор препарата для начального и последующего лечения, его дозу, число приемов в день, комбинацию лекарств определит только Ваш лечащий врач. Все последующее лечение должно проводиться под его постоянным наблюдением.
Внимательно читайте вкладыши-инструкции, где описаны противопоказания и возможное побочное действие препаратов и советуйтесь со своим врачом. Противопаркинсонические препараты обычно назначают 2-3-4 раза в день. Чтобы не забыть принять лекарства мы рекомендуем приобрести специальную пластмассовую планшетку с несколькими отделениями или просто воспользоваться пузырьками от других лекарств. В зависимости от того, как часто врач назначил Вам лекарство в течение дня, на каждом пузырьке Вы пишете, например: утро, день, вечер, или: 8,12, 16, 20 часов. Лекарства в такие пузырьки Вы или Ваши близкие закладывают накануне вечером. В таком случае неправильный прием лекарств практически исключается.
У некоторых больных противопаркинсонические лекарства вызывают тошноту. В этом случае лекарства следует принимать во время или сразу после еды. Если же тошноты нет, то лекарство можно принять и до еды, причем иногда при таком приеме их действие несколько усиливается.
Для того чтобы Вы и Ваши родственники имели информацию о разных группах противопаркинсонических средств мы предлагаем Вам таблицу этих лекарств в конце пособия. Здесь же мы считаем более уместным напомнить больному и его близким о возможных побочных эффектах лекарств. Этого не следует бояться, так как все они могут быть ликвидированы при изменении дозы лекарства или замене одного препарата другим. Но это делается только лечащим врачом.
Такие лекарственные средства, как селегилин ( юмекс , депренил, ниар) при приеме в средних лечебных дозах не вызывают каких-либо существенных побочных эффектов. То же самое можно сказать и о препаратах амантадинового ряда ( , глудантан, ПК-Мерц). Однако, иногда при приеме мидантана появляется "мраморная" окраска кожи предплечий и кистей, отечность голеней и стоп, зрительные иллюзии и галлюцинации.
Побочные явления при лечении агонистами дофаминовых рецепторов (мирапекс, ) проявляются тошнотой, снижением артериального давления, реже - нарушением сна и галлюцинациями.
Если Вам назначают лекарства из группы, которую называют "холиноли-тики", то первое, что нужно знать - они противопоказаны при глаукоме и аденоме предстательной железы. У некоторых больных при превышении индивидуально переносимой дозы холинолитики вызывают "затуманивание" зрения, сухость во рту, запоры, затруднение при мочеиспускании (у мужчин) и редко - беспокойство и галлюцинации. При появлении таких симптомов нужно уменьшить дозу или отменить прием лекарств. Кроме того, эти препараты ухудшают память и внимание. Они противопоказаны в пожилом возрасте.
Наиболее часто возможные побочные эффекты возникают при приеме лекарств, содержащих леводопу ( наком , синемет, мадопар ), в том числе и их аналогов пролонгированного действия (наком Р, синемет CR, мадопар HBS). Эти лекарства являются наиболее эффективными. Однако подбирать индивидуальную дозу следует медленно так, чтобы к указанной средней дозе Вы "подошли" через месяц-полтора. И все-таки при превышении индивидуально переносимой дозы появляются непроизвольные движения (гиперкинезы) в мышцах лица, конечностей, туловища. Приходится уменьшать дозу.
Другие побочные эффекты препаратов леводопы
При длительном (годами) лечении препаратами леводопы равномерное их действие в течение дня может быть нарушено. Больной принимает назначенную разовую дозу, но она начинает действовать минут через 40 - у больного наступает "включение", а через 2-2,5 часа лекарство перестает действовать - наступает "выключение" со снижением двигательной активности. Иногда "включение" сопровождается непроизвольными движениями. Разные сочетания этих явлений "включения-выключения" с непроизвольными движениями приводит к колебаниям двигательной активности в течение дня, что в медицинской литературе называется - моторные флуктуации.
Их устранением должен заниматься только врач. Для этого он решит какие лекарства, в какой дозе и сколько раз в день Вам следует принимать, чтобы уменьшить флуктуации.
В течение дня бывают также застывания, когда на несколько минут больной затормаживается и не может сдвинуться с места. Такие эпизоды требуют внимания врача и, как правило, изменения схемы дневного лечения.
Длительные (по несколько часов и дней) эпизоды застывания неврологи называют "акинетические кризы". Для выведения больного из криза может потребоваться госпитализация, потому что больному делают внутривенные капельные вливания лекарств и зондовое кормление.
Нелекарственное лечение
Оно включает лечебную физкультуру, нейрохирургическое лечение и правильную организацию питания.
При снижении эффекта лекарственного лечения при длительном течении болезни Паркинсона и появлении двигательных флуктуации и лекарственных дискинезий в некоторых случаях применяют нейрохирургическое лечение - стереотаксические разрушающие или стимулирующие операции на глубинных структурах мозга (метод вживления электродов с их электростимуляцией).
Заключение
Диагноз болезни Паркинсона устанавливает врач-невролог. Назначение лечения, оценка его эффективности или необходимое изменение лечения осуществляется врачом-неврологом. Больному не следует заниматься самолечением. Все лечебные мероприятия должны быть согласованы с лечащим врачом-неврологом.
Больной и его близкие налаживают связь и взаимодействие с органами социальной защиты населения для обеспечения разных форм социальной помощи больному с хроническим заболеванием нервной системы.
- Для комментирования войдите или зарегистрируйтесь









Последние комментарии
3 года 17 недель назад
3 года 43 недели назад
3 года 44 недели назад
4 года 1 неделя назад
4 года 21 неделя назад
4 года 21 неделя назад
4 года 22 недели назад
4 года 24 недели назад
4 года 24 недели назад
4 года 26 недель назад